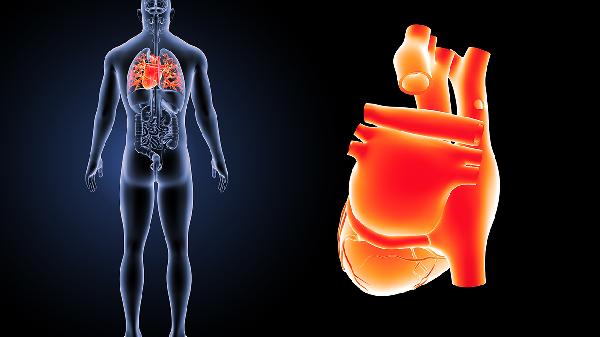
右室收缩功能减低通常提示心脏泵血能力下降,可能由肺动脉高压、心肌缺血、心肌病、慢性肺部疾病或先天性心脏病等因素引起。这种情况会影响全身供氧,需结合超声心动图等检查明确病因。
长期肺动脉压力升高会增加右心室负荷,导致心肌代偿性肥厚,最终引发收缩功能减退。患者可能出现活动后气促、下肢水肿等症状,需通过右心导管检查确诊。治疗以靶向药物和氧疗为主。
右冠状动脉供血不足会导致右室心肌缺血,常见于冠心病患者。心电图显示ST段改变,心肌酶可能升高。除规范抗缺血治疗外,严重者需考虑血运重建手术。
扩张型心肌病或致心律失常性右室心肌病可直接损害右室心肌结构,超声可见心室扩大、射血分数降低。这类患者易发室性心律失常,需使用β受体阻滞剂等药物延缓进展。
慢性阻塞性肺疾病或肺纤维化会引起肺血管重构,增加右心后负荷。典型表现为口唇紫绀、桶状胸,肺功能检查显示通气障碍。控制原发病是改善心功能的关键。
法洛四联症、肺动脉瓣狭窄等先心病可造成右室发育异常。儿童期可能出现生长迟缓、杵状指,心脏杂音是重要体征。多数需手术矫正畸形以恢复血流动力学稳定。
日常需限制钠盐摄入,每日不超过5克;选择散步、太极等低强度运动,避免剧烈活动加重心脏负担;睡眠时垫高枕头减轻呼吸困难;定期监测体重变化,3天内增长2公斤以上应及时就诊。建议每3-6个月复查心脏超声评估功能变化,合并房颤者需遵医嘱抗凝治疗。注意预防呼吸道感染,疫苗接种可降低疾病急性加重风险。









2026-04-19
2026-04-19
2026-04-19

2026-04-19
2026-04-19

2022-01-05
2026-04-19

2026-04-19

2026-04-19
2026-04-19